Интраоральная камера в стоматологии: принцип работы, типы, протоколы и нюансы выбора
Интраоральная камера решает в клинике три задачи сразу: документирование, коммуникацию с пациентом и юридически значимую фиксацию. В статье - разбор физики изображения (CCD vs CMOS, LED-системы, автофокус), сравнение проводных и беспроводных моделей с инженерными деталями, которые обычно остаются за кадром, протоколы инфекционного контроля и типичные ошибки эксплуатации, ведущие к преждевременному выходу прибора из строя.
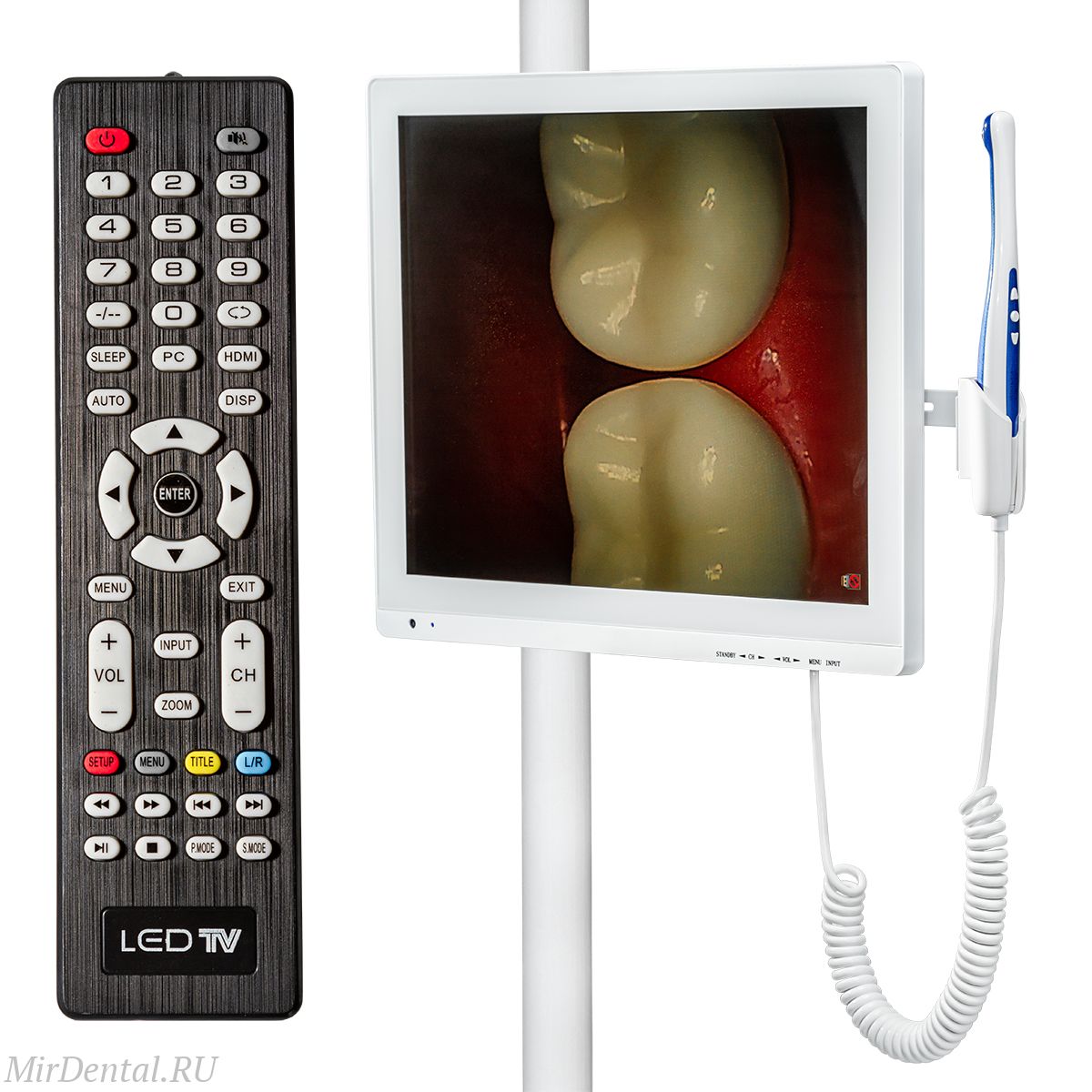
Интраоральная камера - это компактное диагностическое устройство с оптическим наконечником диаметром 14-18 мм, которое вводится в полость рта и передает живое видеоизображение на внешний монитор или рабочую станцию в режиме реального времени. Матрица и объектив расположены непосредственно в наконечнике: изображение формируется на расстоянии 5-30 мм от объекта, увеличивается в 25-50 раз и выводится в разрешении от 1080p до 4K. Размер наконечника сопоставим со стоматологическим зеркалом Мааса N4, поэтому осмотр дистальных отделов и работа при выраженном рвотном рефлексе остаются выполнимой задачей при соблюдении правильной техники введения.
Клинически прибор решает три задачи, которые ни стоматологическое зеркало, ни зонд не перекрывают: документирование состояния твердых тканей с точной временной привязкой, визуальная аргументация плана лечения непосредственно в кресле и создание юридически значимой фотодокументации. Именно третий пункт всё активнее определяет политику закупок в клиниках: снимки с встроенной датой, временем и идентификатором карточки пациента формируют доказательную базу при страховых спорах и жалобах - тот уровень верификации, который словесное описание в амбулаторной карте принципиально не заменяет.
Актуальные технические конфигурации и модельный ряд оборудования этого класса представлены в профильном разделе каталога: Интраоральные камеры.
Рынок разделен на два конструктивных типа - проводные и беспроводные камеры. Это не просто вопрос удобства кабеля: за каждым типом стоят принципиально разные компромиссы в задержке сигнала, весе, автономности, требованиях к IT-инфраструктуре клиники и долгосрочной стоимости владения. Разобрать оба типа детально, не упустив инженерную механику и клиническую прагматику, - задача следующих разделов.
Матрица, оптика и светодиодная система: физика изображения
Качество изображения определяется тремя независимыми компонентами - типом матрицы, оптической системой и источником подсветки. Превосходство в одном параметре не компенсирует слабость в другом: камера с великолепной 4K-матрицей и посредственной оптикой дает мягкое, нечеткое изображение по периферии кадра; отличная оптика при слабой светодиодной системе приводит к недоэкспозиции в труднодоступных участках.
CCD (Charge-Coupled Device)
При считывании каждый пиксель передает накопленный заряд через единственный общий усилитель, что обеспечивает исключительно однородный сигнал по всему полю матрицы. Следствие - низкий собственный шум при слабом освещении и высокая цветопередача (индекс CRI близок к 95-98 при качественных LED). Недостаток - относительно высокое энергопотребление и более медленное считывание кадра в сравнении с CMOS. В актуальных интраоральных камерах встречается в дорогих моделях профессионального сегмента.
CMOS (Complementary Metal-Oxide Semiconductor)
Каждый пиксель содержит собственный усилитель и схему считывания. Результат - значительно меньшее энергопотребление, возможность параллельного считывания строк (до 60 кадров в секунду без потери разрешения) и компактность модуля. Современные CMOS с BSI-архитектурой (Back-Side Illumination) приближаются к CCD по шумовым характеристикам. Доминирует в 95% актуальных интраоральных камер на рынке. Беспроводные модели используют исключительно CMOS - из соображений энергоэффективности.
Разрешение матрицы - параметр, на котором производители акцентируют маркетинговые усилия, но его роль в клинической практике имеет потолок. Разрешение 1080p (1920 x 1080 пикселей) достаточно для диагностики трещин эмали, краевого прилегания реставраций, состояния края коронки и тканей пародонта в стандартных клинических задачах. Разрешение 4K (3840 x 2160) дает ощутимое преимущество при нескольких конкретных сценариях: передача изображения зубного ряда в зуботехническую лабораторию для подбора оттенка, детальная фиксация ортодонтических изменений в динамике и прицельная съемка для цифровых протоколов color mapping. Разрешение 720p в 2025 году следует рассматривать как устаревший стандарт, приемлемый только как вспомогательное решение при жестко ограниченном бюджете.
Частота кадров напрямую влияет на комфорт съемки при перемещении наконечника по зубному ряду. При 30 fps быстрое движение дает заметный "смаз" на переходных кадрах - это мешает формированию плавного видеоряда для пациентской презентации. Камеры с частотой 60 fps в разрешении 1080p дают значительно более плавный видеопоток и предпочтительны для документационных протоколов. Для захвата статичных стоп-кадров и неподвижных объектов (например, при осмотре отдельного зуба) частота кадров менее критична.
Система светодиодной подсветки определяет качество изображения не меньше, чем матрица. Три основных конфигурации:
Белые LED (5500-6500 K)
Стандартный режим. Цветовая температура 6000 K максимально близка к дневному свету и обеспечивает точное цветовоспроизведение твердых тканей, реставраций и слизистой. Критична при подборе оттенка по шкале Vita: отклонение в цветовой температуре источника смещает восприятие оттенка на 1-2 позиции по шкале.
Фиолетовые LED (~405 нм)
Режим флуоресцентной детекции. Здоровые минерализованные ткани при облучении длиной волны 405 нм дают зеленую флуоресценцию, деминерализованные и кариозно пораженные участки - темные зоны поглощения. Принцип аналогичен DIAGNOdent, но реализован без контактного зонда.
Комбинированные системы
Кнопка на корпусе переключает режим между белой подсветкой и флуоресцентной без смены наконечника. Практически удобно: врач начинает осмотр в стандартном режиме, при обнаружении подозрительного участка мгновенно переходит во флуоресцентный для дополнительной оценки.
Оптическая система формирует изображение через короткофокусный объектив с фиксированным или автоматически регулируемым фокусом. Камеры с фиксированным фокусом настроены на рабочий диапазон 5-25 мм: выход за эти пределы дает нечеткое изображение. В клинической практике опытный врач адаптируется к оптимальному расстоянию за 1-2 недели работы, тогда как у начинающих специалистов первые месяцы сопровождаются значительным процентом смазанных кадров. Камеры с активным автофокусом (инфракрасный или ультразвуковой датчик дистанции) устраняют эту проблему, но усложняют конструкцию наконечника и повышают себестоимость.
Глубина резкости у большинства моделей составляет 10-20 мм, у профессиональных - до 30 мм. Угол обзора варьируется от 40 до 85 градусов. Широкий угол дает больше контекста - на кадре видны соседние зубы и участок пародонта, - но увеличивает геометрические искажения по периферии ("бочкообразная дисторсия"). Большинство производителей корректируют дисторсию программно в прошивке, что дает ровное изображение в центральной зоне, но периферийные 10-15% кадра всё равно деформируются при углах обзора выше 70 градусов. Для клинической документации это некритично; для метрических оценок (угол наклона зуба, ширина десневой борозды в пикселях) следует использовать центральную зону кадра.
Проводные и беспроводные интраоральные камеры: параметры, ограничения и логика выбора
Деление на проводные и беспроводные модели - это не просто вопрос наличия кабеля. Это два принципиально разных инженерных решения с различными компромиссами, которые влияют на эргономику работы, надежность изображения и требования к обслуживанию в течение всего срока эксплуатации.
Проводные камеры
Подключение: USB 2.0 / USB 3.0 / фирменный разъем. Кабель длиной 1.5-2.5 м.
Задержка сигнала (latency): менее 20 мс. Изображение воспринимается на мониторе как живое без заметного запаздывания при перемещении наконечника.
Вес наконечника: 60-110 г. Легче беспроводных аналогов за счет отсутствия аккумулятора. При интенсивной работе - ощутимо.
Автономность: не ограничена - питание от USB-порта компьютера или активного хаба.
Стабильность сигнала: абсолютная при исправном кабеле. Отсутствует зависимость от радиосреды.
Уязвимость: перегиб кабеля в точке соединения с корпусом - наиболее частая причина выхода из строя проводных камер. Минимальный радиус изгиба кабеля (обычно 30-50 мм) указан в техпаспорте. Ресурс USB-разъема по стандарту - 10 000-30 000 циклов подключения.
Беспроводные камеры
Передача сигнала: Wi-Fi 802.11n/ac (2.4 или 5 ГГц), Bluetooth 5.0, или проприетарный протокол в диапазоне 2.4 ГГц.
Задержка сигнала: 30-80 мс при Wi-Fi, до 120 мс при Bluetooth. В насыщенной радиосреде возможны кратковременные артефакты и фризы.
Вес: 90-160 г с аккумулятором. Разница в 40-60 г относительно проводных аналогов ощутима при работе в кресле более 3-4 часов в день.
Ресурс аккумулятора: Li-Ion 1200-2000 мАч, 60-180 минут активной работы. При максимальной яркости LED ресурс смещается к нижней границе.
Зарядка: контактная зарядная база (dock) или индуктивная Qi. Полный цикл - 60-90 минут.
IT-требования: необходима настроенная Wi-Fi-сеть в клинике. Возможен конфликт с другими беспроводными устройствами (скалеры, физиотерапевтическое оборудование, DECT-телефония).
Аккумуляторный ресурс беспроводных камер - тема, которую большинство материалов обходит стороной. Ячейки Li-Ion деградируют после 300-500 полных циклов заряда-разряда. При двух зарядах в день это соответствует 5-8 месяцам до снижения фактической емкости до 70-75% от номинала. Это не дефект конкретного изделия - это химическая физика литий-ионного аккумулятора. При интенсивном использовании камеры (8+ пациентов в день) вопрос о возможности замены аккумулятора в сервисном центре и стоимости этой операции стоит выяснять до приобретения устройства.
Радиоинтерференция в диапазоне 2.4 ГГц - практическая проблема многокабинетных клиник, о которой практически не упоминают в технических описаниях камер. В этом диапазоне работают: Wi-Fi-сети на стандарте 802.11b/g/n, Bluetooth-устройства, DECT-радиотелефонные системы, некоторые модели ультразвуковых скалеров и аппаратов физиотерапии, а в ряде случаев и микроволновые печи в клинической зоне. При насыщенной радиосреде камера на 2.4 ГГц будет давать нестабильный видеопоток. Выбор модели с поддержкой диапазона 5 ГГц (стандарт 802.11ac или 802.11ax) снижает риск: этот диапазон значительно менее загружен медицинским оборудованием и бытовой электроникой.
Интеграция с программным обеспечением клиники - параметр, который нередко недооценивают при выборе камеры. Существует несколько уровней интеграции. Базовый уровень: камера определяется системой как стандартное UVC-совместимое устройство (USB Video Class) - работает как веб-камера, снимки нужно экспортировать вручную через стороннее ПО. Средний уровень: поддержка протокола TWAIN - позволяет управлять захватом изображения напрямую из интерфейса программы управления практикой (Romexis, Sidexis 4, Carestream Dental, Dental4Windows, 1С:Медицина Стоматология) и автоматически привязывать снимки к карточке пациента. Профессиональный уровень: поддержка DICOM 3.0 - актуально для интеграции в медицинские информационные системы уровня клиники или сети клиник, где данные пациентов консолидируются в едином архиве. Камера без TWAIN в интенсивной клинической работе существенно замедляет рабочий процесс ассистента и врача.
Интраоральная камера с монитором, вынесенным в сторону пациента, меняет психологию консультации структурно. Исследования в области стоматологической коммуникации показывают: принятие предложенного плана лечения при одновременной визуализации патологии на экране на 40-60% выше по сравнению со словесным описанием. Механизм прост - пациент видит тот же объект, что и врач, в реальном времени и без необходимости интерпретировать рентгеновский снимок, для чтения которого нужны специальные знания. Трещина зуба, дефект края коронки или начальная рецессия десны на 30-кратном увеличении понятны без медицинского образования. Оптимальный вариант для кресла - второй монитор диагональю 21-27 дюймов, расположенный под углом к пациенту. Ряд производителей предлагает кронштейны с регулируемым наклоном в комплекте поставки.
Инфекционный контроль, клинические протоколы и типичные ошибки эксплуатации
По классификации Спаулдинга интраоральная камера относится к полукритическим медицинским изделиям: она контактирует со слизистой оболочкой полости рта, но не нарушает ее целостность. Это определяет регламент обеззараживания: высокоуровневая дезинфекция (ВУД) для многоразовых элементов и стерилизация - для автоклавируемых насадок.
Корпус камеры
Не автоклавируется никогда. Обрабатывается протиранием одобренным дезинфектантом (спиртосодержащие растворы 70-80%, QAC-препараты) после каждого пациента. IPX-рейтинг корпуса большинства моделей - IPX4-IPX7: устойчивость к брызгам и кратковременному погружению. Важный нюанс: агрессивные дезинфектанты на основе перекиси водорода в высокой концентрации и хлорсодержащие препараты разрушают пластиковое покрытие и хромируют контакты разъемов - применять их следует только если это явно одобрено производителем в инструкции.
Насадки и сменные чехлы
Большинство производителей поставляет одноразовые гигиенические чехлы (sheaths): надеваются на наконечник перед каждым пациентом, утилизируются после. Ряд моделей комплектуется автоклавируемыми металлическими насадками (134 °C, 0.21 МПа, цикл класса B). При автоклавировании металлическая насадка не должна находиться в прямом контакте с другими металлическими инструментами - деформация оптического окна насадки необратима. Стекло оптического окна чувствительно к ультразвуковой мойке: ее применение для насадок нужно уточнять по инструкции конкретной модели.
Наиболее распространенная операционная ошибка при работе с интраоральной камера - съемка без предварительного прогрева наконечника. Металлический или пластиковый наконечник комнатной температуры (20-22 °C) при введении в полость рта с температурой 36.6-37.2 °C мгновенно покрывается конденсатом на оптическом окне: водяной пар выпадает в росу при контакте с холодной поверхностью. Изображение становится матовым и непригодным для диагностики. Решение: выдержать наконечник в теплой воде 37-40 °C в течение 15-20 секунд, либо использовать встроенный подогреватель наконечников - он предусмотрен в ряде стоматологических установок или приобретается отдельно. Некоторые производители наносят на оптическое окно антиконденсатное покрытие - оно замедляет запотевание, но не устраняет его при значительном перепаде температур.
Вторая типичная ошибка - съемка на влажном и необработанном операционном поле. Слюна, кровь и ирригационная жидкость на поверхности зуба создают блики и рефлексы от светодиодной подсветки, маскируя детали поверхности. Стандартный протокол перед съемкой: изолировать квадрант ватными роликами или коффердамом, высушить зубы воздушным пистолетом 3-4 секунды, затем производить съемку. Исключение - документирование состояния пародонтальных тканей: агрессивное подсушивание провоцирует гиперемию края десны и может исказить клиническую картину. В этом случае достаточно мягкого осушения марлевым тампоном.
Третья ошибка специфична для беспроводных камер и связана с физикой аккумулятора. При снижении заряда ниже 20% часть моделей автоматически снижает яркость LED в целях энергосбережения. Результат - заметно более темные и шумные изображения, которые врач может принять за аппаратный дефект или неисправность матрицы. Правило: зарядная база должна находиться в зоне постоянной досягаемости, камера устанавливается на зарядку между пациентами как стандартная практика, а не по факту разряда.
Техника позиционирования
Стоматологическое зеркало при работе с интраоральной камерой используется не для отражения, а как ретрактор - им отводят щеку или губу, обеспечивая прямой доступ к боковой поверхности зуба. Наконечник камеры удерживают хватом, аналогичным захвату шариковой ручки, с опорой мизинца о зубной ряд или десневой край. Стабилизация кисти устраняет дрожание и позволяет удерживать рабочее расстояние 10-15 мм без постоянной корректировки.
Протокол первичного осмотра
Рекомендованная последовательность: квадрантный обзор (вестибулярная сторона - оральная сторона - окклюзионная поверхность для каждого квадранта), затем прицельная съемка подозрительных участков. 6-8 снимков на первичный осмотр - клинически обоснованный минимум. При повторных приемах сравнение архивных снимков с текущими - основная функция документирования.
Осмотр задних отделов
Для доступа к дистальной поверхности второго моляра нижней челюсти оптимальный угол введения наконечника составляет 45-70 градусов относительно оси зуба. При прямом введении наконечник упирается в небную дугу или заднюю стенку глотки, провоцируя рвотный рефлекс. Угловые насадки (angled tips) с изменением оси обзора на 55-90 градусов значительно расширяют возможности осмотра без дискомфорта для пациента.
Длительная надежность инструмента определяется в том числе условиями хранения. Наконечники хранят в держателе на стойке или во встроенном пазу стоматологической установки - не в кювете с инструментами и не в кармане халата. Кабель проводных камер не складывают острыми перегибами. Беспроводные модели хранят на зарядной базе даже в перерывах: длительное хранение с глубоко разряженным аккумулятором ускоряет необратимую деградацию Li-Ion ячеек - при падении напряжения ячейки ниже 2.5 В ее восстановление становится невозможным.
Применение интраоральной камеры в специализированных дисциплинах имеет свои нюансы. В эндодонтии камера документирует состояние устьев каналов и коронковой части зуба перед началом и после завершения лечения, однако в глубину канала изображение не передает - для этого применяется эндоскопическое оборудование с волоконной оптикой другого класса. В пародонтологии камера фиксирует состояние мягких тканей, рецессии, пигментацию и гиперемию, однако глубину пародонтального кармана этим методом не измеряют - здесь незаменим откалиброванный пародонтальный зонд с миллиметровой шкалой. В ортодонтии фотопротокол с использованием интраоральной камеры до начала лечения, на промежуточных этапах и по его завершению стал стандартом для цифровой документации динамики перемещения зубов.
Можно ли использовать наконечник камеры без одноразового чехла, если протереть его дезинфицирующим раствором?
С позиции инфекционного контроля - нет, если только речь не идет об автоклавируемой металлической насадке, прошедшей полный стерилизационный цикл класса B. Оптическое окно наконечника имеет микрорельеф и зазоры между корпусом и защитным стеклом, которые не очищаются поверхностным протиранием до требуемого уровня ВУД. Дополнительный аргумент: нецелевое использование агрессивных дезинфектантов разрушает просветляющее покрытие оптики, снижая светопропускание уже после 20-30 обработок. Одноразовый чехол одновременно защищает пациента от контаминации и инструмент от преждевременного износа оптики.
Насколько точно режим флуоресцентной детекции диагностирует начальный кариес?
Флуоресцентный режим на длине волны ~405 нм обнаруживает изменения в минеральной структуре эмали, соответствующие уровню D1-D2 по классификации ICDAS. Чувствительность метода по данным сравнительных клинических исследований составляет около 80-85%, специфичность - 70-75%. Это означает заметный процент ложноположительных результатов: зубной налет, недавние аппликации фторсодержащих препаратов и ряд реставрационных материалов также дают темные зоны поглощения при флуоресцентном освещении. Метод ценен как дополнительный скрининг в комплексе с зондированием и рентгенодиагностикой, но не заменяет последнюю для апроксимальных поверхностей и субгингивальных участков, куда оптика камеры физически не достигает.
Почему изображение искажается по краям кадра даже на дорогой модели?
Это проявление оптической дисторсии, неизбежной при широкоугольных объективах с малым рабочим расстоянием. Короткофокусная оптика интраоральной камеры работает с соотношением фокусного расстояния к рабочей дистанции, при котором периферические световые лучи преломляются значительно сильнее центральных, создавая "бочкообразный" эффект. Производители корректируют дисторсию программно в прошивке камеры, что дает ровную геометрию в центральной зоне, но периферийные 10-15% кадра при углах обзора выше 65-70 градусов всё равно деформируются. Для клинической документации и пациентской коммуникации это некритично. Для задач, требующих метрической точности, следует работать с центральной зоной кадра.
Мешает ли операционная лампа над креслом качеству изображения интраоральной камеры?
Непосредственно на матрицу - нет: светодиоды наконечника на расстоянии 5-25 мм многократно превосходят операционный светильник по интенсивности на единицу площади рабочей поверхности. Однако мощная операционная лампа, направленная прямо в открытый рот параллельно оси наконечника, создает блики на глянцевых поверхностях - циркониевых коронках, металлокерамике с высокой полировкой, свежеотполированных композитных реставрациях. Стандартная рекомендация: при съемке отвести операционную лампу в сторону или снизить ее яркость. В протоколе цветоопределения по шкале Vita - обязательное условие.
Как диагностировать начало деградации матрицы и когда нужен сервисный центр?
CMOS-матрица при нормальных условиях рассчитана на срок, превышающий период морального устаревания самого устройства - как правило, 5-8 лет. Основные факторы преждевременной деградации: работа LED-подсветки на максимальной яркости в длительном непрерывном режиме (тепловой стресс матрицы), попадание влаги через поврежденное или потрескавшееся оптическое окно, механические удары корпуса о твердые поверхности, вызывающие смещение матрицы относительно объектива. Первичный признак деградации - постоянные яркие точки или горизонтальные полосы на изображении, не зависящие от условий освещения и угла наконечника. Это "битые пиксели" матрицы: ремонту не подлежат, требуется замена оптического модуля в авторизованном сервисном центре.
Что происходит с изображением при использовании камеры в момент работы ультразвукового скалера в соседнем кресле?
Для проводных камеры ультразвуковой скалер не создает никаких помех - данные передаются по кабелю и не подвержены электромагнитному воздействию ультразвукового генератора при стандартной заземленной электрической сети. Для беспроводных камер, работающих на 2.4 ГГц, ряд пьезоэлектрических скалеров с беспроводным управлением или беспроводной педалью может создавать кратковременную интерференцию в этом диапазоне. Это проявляется как единичные пропущенные кадры или мгновенная потеря соединения длительностью 0.5-1 секунды. Для диагностической съемки статичных кадров некритично; при записи непрерывного видео в длительной сессии - ощутимо. Выбор беспроводной камеры с диапазоном 5 ГГц или проводной модели исключает этот риск.
Автор: Владимир Мирошнин (Врач Стоматолог Хирург, стаж 42 года. Эксперт по выбору стоматологического оборудования. Дистрибьютор 7 брендов)